Симптом ступеньки перелом верхней челюсти
Код по МКБ-10: S02.4
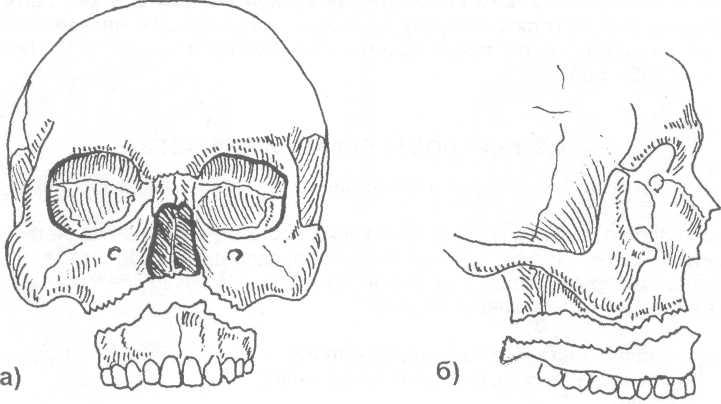
Сагиттальные вертикальные переломы наблюдаются редко, в то время как поперечные переломы с вовлечением обеих половин лица и повреждением во всех случаях обеих верхнечелюстных пазух и основания передней черепной ямки происходят наиболее часто. На рисунке ниже показаны три типичных горизонтальных перелома средней трети лицевого черепа. Для характеристики переломов верхней челюсти пользуются классификацией Лефора.
а) Симптомы перелома верхней челюсти:
1. При переломе I типа (нижний горизонтальный перелом верхней челюсти) происходит отрыв альвеолярного отростка. Нарушается прикус, образуется гематома или ломается стенка верхнечелюстной пазухи.
2. При переломе II типа (пирамидальные переломы) верхняя челюсть отделяется от других костей черепа линией перелома, которая проходит через носовые кости, лобный отросток верхней челюсти, медиальную часть дна глазницы и скуловерхнечелюстной шов. При этом переломе часто происходит значительное смещение и вдавление центральной части лица и повреждаются решетчатый лабиринт, содержимое глазницы и слезный аппарат, увеличивается расстояние между зрачками (гипертелоризм).
3. При переломе III типа лицевой скелет отделяется от основания черепа. Линия перелома обычно проходит вдоль лобно-скулового, лобно-верхнечелюстного и лобно-носового швов. Повреждаются решетчатый лабиринт, клиновидная пазуха, часто лобные пазухи и содержимое глазниц, а также все структуры центральной части лицевого скелета. Часто происходит значительное вдавление средней трети лица и отмечаются множественные переломы костей лицевого скелета (блюдцеобразное лицо). Этот тип перелома также затрагивает основание передней черепной ямки.
Почти всегда сразу после перелома развиваются шок, появляются симптомы сотрясения или ушиба головного мозга.
Особенности отека лица как симптома перелома Лефора указаны в таблице ниже.
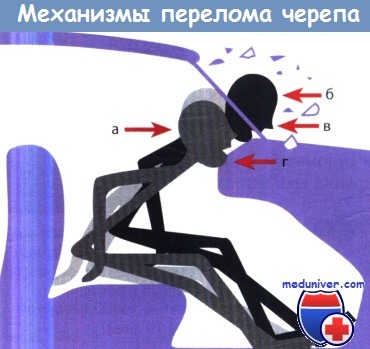
Наиболее часто повреждаются следующие области:
а — шейный отдел позвоночника («хлыстовая» травма); б — лобная область и передний отдел основания черепа;
в — кости средней трети лицевого скелета; г — подбородочная область. 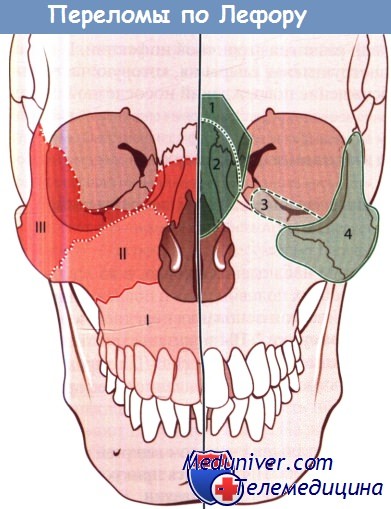
Переломы I-III типов по Лефору: 1 — носоглазнично-решетчатый комплекс;
2 — носоверхнечелюстной комплекс; 3 — дно глазницы; 4 — скуловая кость.
б) Причины и механизмы. Центральные переломы лица (переломы средней трети лица) являются типичными «скоростными» травмами, возникающими в основном в результате дорожно-транспортных происшествий, реже — производственной травмы.
в) Диагностика перелома верхней челюсти. Для того чтобы составить представление о типе перелома, его направлении, а также силе удара, следует собрать анамнез. При осмотре часто выявляют множественные переломы со смещением отломков и вдавле-нием поврежденной части лица при относительно небольших повреждениях мягких тканей. Следует обратить внимание, симметричны ли обе половины средней трети лица, а также на состояние лобной области.
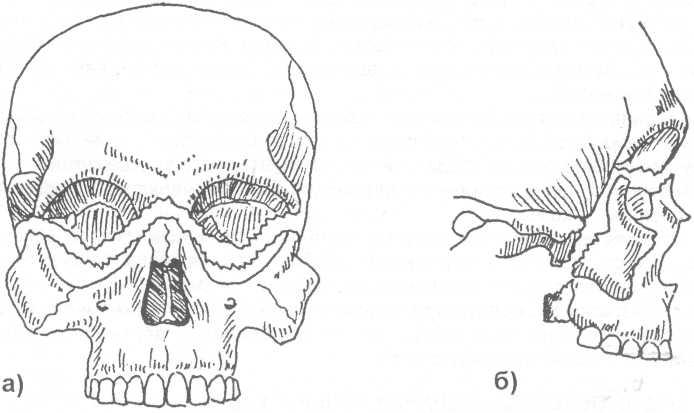
Осматривают нос и его полость, глазницы и их содержимое, обращая внимание на имеющиеся гематомы, возможное нарушение движения глаз; важно выяснить, нет ли у пострадавшего двоения в глазах. Исследуют зрение. Пальпаторно определяют, нет ли болезненности при надавливании, патологической подвижности верхней челюсти, нарушения нормального контура лица, ступенеобразной деформации и дефектов лицевого скелета (особенно краев глазниц), тризма, крепитации в области корня носа.
Проверяют подвижность нижней челюсти во всех направлениях, прикус и состояние зубов, чувствительную и двигательную иннервацию, нет ли носовой ликвореи и пролабирования ткани мозга.
Рентгенография. КТ — наиболее информативный метод диагностики переломов костей и вывихов. В некоторых случаях прибегают к МРА или функциональным диагностическим исследованиям (например, ольфактометрии).
Челюстно-лицевому хирургу, офтальмологу, неврологу или нейрохирургу при множественных повреждениях перед началом лечения может понадобиться консультация. Следует согласовать сроки выполнения различных операций.
P.S. Асимметрия лицевого скелета или деформации при переломах средней трети лица часто бывают незаметны из-за быстро появляющегося отека и кровоподтеков мягких тканей лица. Кроме того, кажущиеся безобидными повреждения мягких тканей в области основания черепа могут скрывать серьезные, порой опасные для жизни повреждения костей.
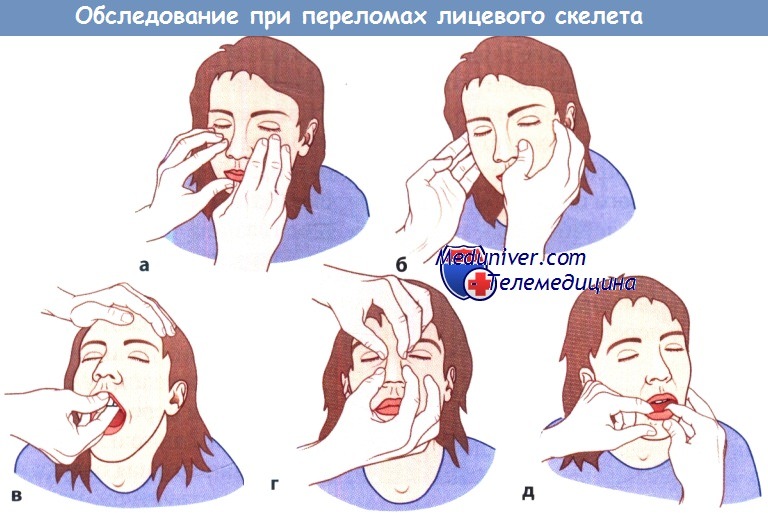
а Костный край глазницы, б Скуловая кость,
в Верхняя челюсть, г Пирамида носа, д Нижняя челюсть.
г) Лечение перелома верхней челюсти. Перед тем как эвакуировать пострадавшего с места происшествия, следует:
1. Проверить, проходимы ли дыхательные пути, и принять меры для профилактики аспирации.
2. Остановить кровотечение.
3. Провести противошоковые мероприятия.
P.S. Все пострадавшие с переломами костей средней трети лица должны быть госпитализированы. Отделение, в которое следует доставить пострадавшего, зависит от протяженности и типа повреждений черепа, а также сопутствующих повреждений конечностей, грудной клетки и живота. Поскольку пострадавшим с повреждениями головы очень часто бывает необходима безотлагательная помощь группы специалистов, состоящей из нейрохирурга, ринохирурга, челюстно-лицевого и глазного хирурга, то необходима немедленная госпитализация в крупный, хорошо оснащенный травматологический центр.
Цель хирургического вмешательства состоит в восстановлении нормальных анатомических взаимоотношений и функции, иссечении нежизнеспособных тканей, восстановлении вентиляции и дренировании пазухи. В задачу рино-хирурга входит:
1. Лечение повреждений мягких тканей, перелома костей носа и околоносовых пазух, иссечение нежизнеспособных тканей, дренирование и вентиляция пазухи.
2. Исследование основания черепа (учитывая частое сочетание переломов костей передней черепной и крыловидно-нёбной ямки).
3. Коррекция лицевого скелета и стенок глазницы.
Хирургическое вмешательство при переломах костей средней трети лица следует выполнить как можно раньше, так как перелом может срастись очень быстро в неправильном положении с образованием костной мозоли. Лечение сочетанных лобно-базальных повреждений описано в отдельных статьях на сайте — рекомендуем пользоваться формой поиска на главной странице сайта.
Видео урок анатомии верхней челюсти
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Источник
Тимофеев 1-3 том / том 2 / 16. ПЕРЕЛОМЫ КОСТЕЙ СРЕДНЕЙ ЗОНЫ ЛИЦА / 16.3. ПЕРЕЛОМЫ ВЕРХНЕЙ ЧЕЛЮСТИ
16.3. ПЕРЕЛОМЫ ВЕРХНЕЙ ЧЕЛЮСТИ
Переломы верхней челюсти делятся на две основные группы: огнестрельные и неогнестрельные.
Наиболее простой и краткой, но в тоже время достаточно полной, является классификация огнестрельных повреждений верхней челюсти, предложенная Я.М. Збаржем (1965), которая отражает направление раневого канала и его глубину (конечно относительную), характер повреждения и функциональную недостаточность:
I. По направлению и глубине раневого канала:
1) сквозное (поперечное, косое, продольное);
II. По характеру повреждения:
1) без значительного дефекта мягких и костных тканей;
2) со значительным дефектом мягких и костных тканей;
4) проникающие в полость рта, носа, верхнечелюстную пазуху и череп;
5) со смещением отломков.
III. По функциональному признаку:
1) без нарушения функций;
2) с нарушением функций:
а) речи, жевания, глотания;
б) дыхания, слуха;
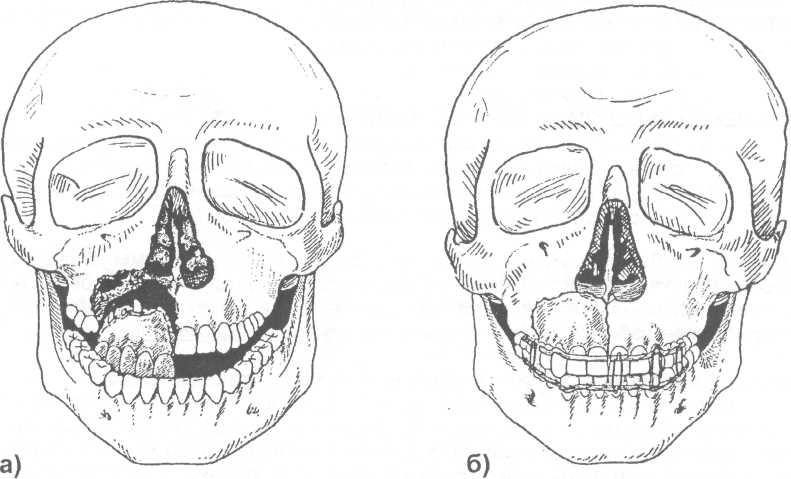
Рис. 16.3.1. Линии переломов верхней челюсти по классификации Лефор (Le Fort, 1901) по первому (1), второму (2) и третьему (3) типу.
Клинические наблюдения показывают, что неогнестрельные переломы верхней челюсти, как правило, проходят по типичным местам. При определении типов переломов тела верхней челюсти используется классификация Лефор (Le Fort, 1901). Автор описал разные типы переломов верхней челюсти, выявленные им экспериментальным путем (на трупах). Установлено три основных типа переломов тела верхней челюсти (рис. 16.3.1).
Первый тип перелома ( нижний ) характеризуется тем, что линия перелома проходит над альвеолярным отростком и над твердым небом (почти параллельно им), через нижний край грушевидного отверстия и концы крыловидных отростков клиновидной кости, по дну верхнечелюстных пазух (рис. 16.3.2-а,б).
Данный перелом напоминает таковой, описанный ранее Гереном, поэтому в литературе этот тип перелома называют переломом Герена-Лефора. Чаще возникает при ударе тупым предметом по верхней губе.
Рис. 16.3.2. Первый тип перелома верхней челюсти (перелом Герена-Лефора):
а) вид спереди; б) вид сбоку.
Рис. 16.3.3. Второй тип перелома верхней челюсти (суборбитальный перелом):
а) вид спереди; б) вид сбоку.
Второй тип перелома ( суборбитальный, средний ) — отличается тем, что обе верхнечелюстные кости как бы выламываются из окружающих костей. Линия перелома проходит через корень носа (место соединения лобных отростков верхней челюсти и носового отростка лобной кости), далее идет по внутренней стенке глазницы до нижнеглазничной щели, проходит через нее и направляется вперед по нижней стенке орбиты к месту соединения скулового отростка верхней челюсти со скуловой костью. Сзади линия перелома идет через крыловидные отростки клиновидной кости (рис. 16.3.3-а,б).
Такие переломы чаще возникают при нанесении удара тупым предметом в область переносицы.
Третий тип переломов ( суббазальный, верхний ) — наблюдается отрыв верхней челюсти вместе со скуловыми костями от костей мозгового черепа. Линия перелома проходит в области корня носа (место соединения лобных отростков верхнечелюстных костей с носовым отростком лобной кости, по медиальной стенке глазницы до нижнеглазничной щели, через крыловидные отростки клиновидной кости, затем направляется вперед по нижней стенке орбиты, через лобно — скуловой шов (место соединения лобного отростка со скуловым отростком лобной кости и большим крылом клиновидной кости) и скуловую дугу, которая образуется скуловым отростком височной кости и височным отростком скуловой кости (рис. 16.3.4-а,б).
Встречается при нанесении удара тупым предметом в область глазниц или основания носа, а также при боковом ударе в область скуловой кости.
Рис. 16.3.4. Третий тип перелома верхней челюсти (суббазальный перелом):
а) вид спереди; 6) вид сбоку.
Переломы верхней челюсти сопровождаются повреждением стенок верхнечелюстных пазух и кровоизлиянием в них. Присутствие в пазухе крови еще не означает, что обязательно разовьется посттравматический гайморит, и поэтому не является показанием к обязательной гайморотомии. При огнестрельных переломах может быть наличие в верхнечелюстной пазухе инородных тел и осколков кости — показания для обязательной гайморотомии, что является профилактикой посттравматического гайморита и остеомиелита.
Рис. 16.3.5. Перелом альвеолярного отростка верхней челюсти:
а) до лечения; б) после наложения назубных проволочных шин.
Близкими по клиническому течению к переломам 2 и 3 типа по классификации Лефор являются варианты Вассмунда, которые отличаются тем, что в движениях не участвуют кости носа, т.к. линия перелома проходит от верхнего края грушевидного отверстия к нижне-медиальному углу глазницы (так называемая «медиальная косая линия») и дальше идет по линиям, описанным при втором и третьем типе переломов верхней челюсти. То есть кости носа не повреждены. Вассмунд 1 — это перелом по типу Лефор 2, но без повреждения костей носа. Вассмунд 2 -это перелом по типу Лефор 3, но без повреждения костей носа.
Другой разновидностью переломов верхней челюсти являются так называемые сагиттальные (односторонние) переломы, когда отламывается только одна верхнечелюстная кость.
Челюсть как бы раскалывается спереди назад. Снаружи линия перелома проходит в типичном месте, а внутри (медиально) — по средней линии (по небному шву, соединяющему обе верхнечелюстные кости в одну верхнюю челюсть). Такие переломы возникают при действии тупых предметов и косом направлении силы удара сверху вниз в область верхней губы (на боковой отдел верхней челюсти).
Указанные ранее три типа переломов верхней челюсти по классификации Лефор могут комбинироваться между собой. С одной стороны может встречаться один тип перелома, а со второй — другой тип. Чаще всего наблюдается сочетание второго и третьего типа.
Могут обнаруживаться и атипичные переломы верхней челюсти, которые не укладываются в ранее описанные схемы.
Наблюдаются переломы отростков верхнечелюстной кости (рис. 16.3.5): альвеолярного (отламывается часть отростка с несколькими зубами), лобного (чаще бывает односторонним) и твердого неба (возникает при падении на выступающий предмет).
Может встречаться оскольчатый перелом передней стенки верхнечелюстной кости.
Таким образом, для деления неогнестрельных переломов верхней челюсти предлагаю воспользоваться следующей классификацией:
I. ИЗОЛИРОВАННЫЕ ПЕРЕЛОМЫ ВЕРХНЕЙ ЧЕЛЮСТИ.
1. Переломы тела верхней челюсти:
-типичные (по классификации Лефор, Вассмунда),
2. Переломы отростков верхней челюсти:
3. Оскольчатые переломы (тела и отростков).
II. СОЧЕТАННЫЕ ПЕРЕЛОМЫ ВЕРХНЕЙ ЧЕЛЮСТИ:
— с черепно — мозговыми повреждениями;
— с повреждениями других костей;
— с ранением мягких тканей.
III. ОСЛОЖНЕНИЯ ПЕРЕЛОМОВ ВЕРХНЕЙ ЧЕЛЮСТИ:
А — ранние осложнения (ранение и смещение глазного яблока, повреждение сосудов и нервов, подкожная эмфизема лица, менингит и др.);
Б — поздние осложнения (парез и паралич мимической мускулатуры лица, птоз, остеомиелит, гайморит, деформация лица и др.).
Клиника. Необходимо уточнить обстоятельства и механизм травмы, определить общее состояние пострадавшего и его сознание (ясное, спутанное, заторможенное, бессознательное), была ли потеря сознания и на какой срок, нарушение памяти (амнезия — ретроградная, эпизодическая и др.). Может наблюдаться так называемый челюстно — церебральный синдром (см. раздел 16.2).
При осмотре больного следует обратить внимание на нарушение формы лица и состояние прикуса (связано со смещением отломков), наличие кровоподтеков (кровоизлияний в толщу кожи или слизистой оболочки) или кровотечений, характер и локализацию ран мягких тканей.
Наблюдается удлинение и уплощение средней зоны лица, что связано со смещением вниз верхней челюсти как самостоятельно, так и со скуловыми костями. Имеется так называемый симптом очков — кровоизлияние в клетчатку век. Такой же симптом встречается и при переломе костей основания черепа. Отличие заключается во времени его появления и распространенности. При переломах верхней челюсти симптом очков возникает сразу же после травмы и имеет распространенный характер, а при изолированных переломах костей основания черепа — не ранее, чем через 12 часов (чаще через 24-48 часов) после травмы и не выходит за пределы круговой мышцы глаза.
При переломах основания черепа можно выявить ликворею — истечение цереброспинальной жидкости через дефект твердой мозговой оболочки. Назальная ликворея — ликворея в полость носа через дефект твердой мозговой оболочки в области пластинки решетчатой кости или в месте перелома клиновидной кости. Ушная ликворея — ликворея из наружного слухового прохода при переломе пирамиды височной кости. Визуально этот симптом выявить сложнее из-за сопутствующего кровотечения. Для диагностики наличия ликвореи используют пробу двойного пятна — истекающая кровь образует на марлевой салфетке бурое пятно в центре, а по периферии — желтый венчик цереброспинальной жидкости. Симптом носового платка — чистый носовой платок, смоченный ликвором, при высыхании остается мягким, а если смочить носовым отделяемым, то становиться жестким («накрахмаленным»).
При переломах верхней челюсти по второму и третьему типу может выявляться синдром верхней глазничной щели — офтальмоплегия (паралич мышц глаза), птоз (опущение верхнего века), отсутствие чувствительности верхнего века и кожи лба, расширение и фиксированное положение зрачка (Zachariades N. et al.,1985). При кровоизлиянии в орбиту наблюдается экзофтальм и диплопия. При повреждении скуловых костей возникает скуловой синдром — понижение чувствительности в зоне иннервации скуло — лицевой и скуло — височной ветвей II ветви тройничного нерва, параличи отдельных мимических мышц.
При пальпации кожи можно определить крепитацию — ощущение похрустывания или потрескивания, возникающее в результате проникновения воздуха из воздухоносных путей в подкожную клетчатку. В подглазничной области — симптом ступеньки (при втором типе перелома по Лефор) из-за повреждения кости в месте соединения скулового отростка верхнечелюстной кости с боковой поверхностью скуловой кости. Отмечается подвижность костей носа. При переломах верхней челюсти по Вассмунду подвижность костей носа отсутствует.
Имеется нарушение прикуса, т.к. центральные зубы на верхней и нижней челюсти не смыкаются между собой. Возникает острый прикус. Чаще наблюдается при переломе верхней челюсти по второму типу и связано это с тем, что вся верхняя челюсть освобождается от связи с окружающими костями. Верхняя челюсть опускается вниз, поворачивается вокруг своей поперечной оси и запрокидывается кзади (под влиянием сокращения медиальных крыловидных мышц, которые одним концом прикрепляются к крыловидному отростку клиновидной кости, а другим — к медиальной поверхности угла нижней челюсти). Н.М. Александров (1985) считает, что мышцы не влияют на смещение верхней челюсти, а зависит это от силы удара. С данным утверждением, по моему мнению, нельзя не согласиться, т.к. смещение верхней челюсти происходит не только при втором, но и при третьем типе перелома.
При внутриротовом осмотре можно выявить кровоизлияние под слизистую оболочку и нарушение целостности костной ткани <симптом ступеньки) в области скуло — челюстного шва (место соединения верхнечелюстной и скуловой костей). Встречаются эти симптомы при суборбитальном переломе.
Положительный симптом Малевича — звук треснувшего горшка, возникающий при постукивании по зубам на поврежденной стороне (при переломах стенок верхнечелюстных пазух). Положительный симптом Герена — боли по ходу щели перелома при надавливании указательным пальцем на крючки (снизу вверх) крыловидных отростков клиновидной кости. Подвижность отломков можно определить захватив п
Рис. 16.3.6. Определение подвижности отломков верхней челюсти при ее переломе. Захватывают пальцами одной руки верхние зубы и осторожно перемещают челюсть в передне — заднем направлении.
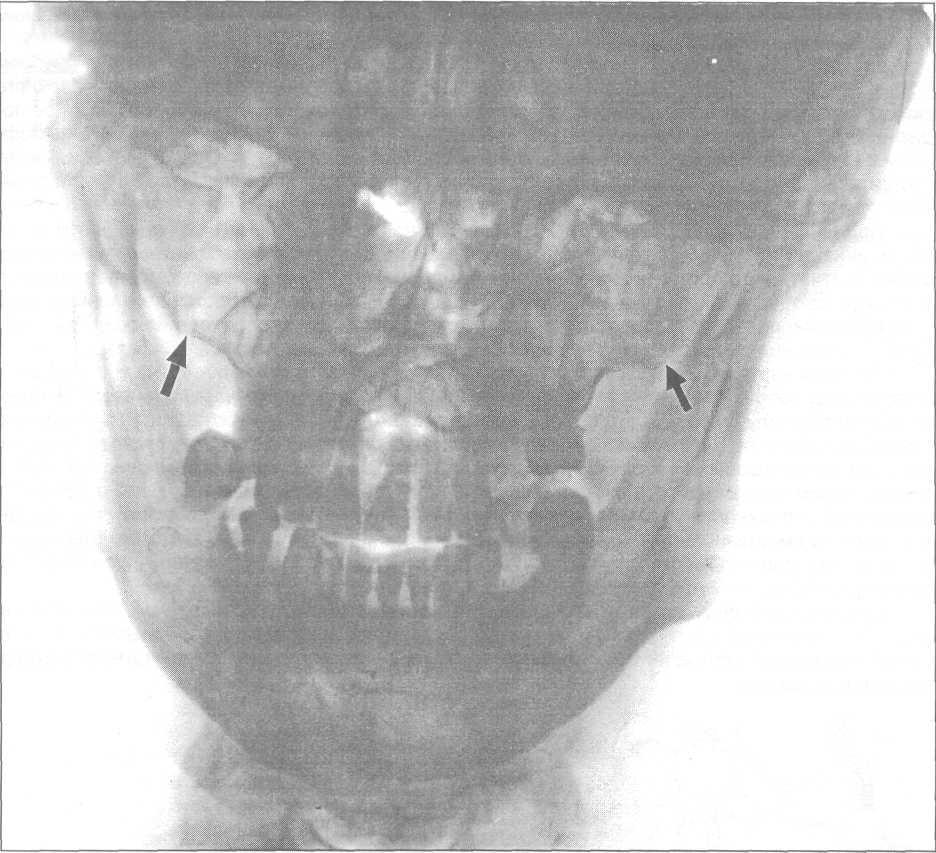
Рентгенологически контуры верхней челюсти сливаются с контурами других лицевых костей, поэтому диагностика переломов, особенно без смещения отломков, достаточно затруднительна. Для выявления повреждений верхнечелюстных костей необходимо делать несколько рентгенснимков костей в разных укладках: носоподбородочная, боковая и аксиальная. При неправильных укладках, несимметричном положении головы и неправильном направлении центрального луча рентгеновские снимки получаются искаженными и достоверность их сводится к нулю (рис. 16.3.7).
Рис. 16.3.7. Рентгенограмма костей лицевого скелета, носоподбородочная укладка. Стрелками указаны места нарушения целостности костной ткани при переломе верхней челюсти по Лефор II.
Особенности переломов челюсти у детей. Чаще возникают при падении с высоты и во время игр, драках, ударах качелями, автомобильных происшествиях и др.
Сотрясение головного мозга при переломах верхней челюсти у детей встречается не менее, чем у одной трети пострадавших. Вначале повреждение головного мозга протекает бессимптомно. Позднее у больных появляются объективные неврологические симптомы. Запоздалое проявление клинической симптоматики можно объяснить тем, что из-за эластичности костей свода черепа и наличия незакрывшихся родничков повышение внутричерепного давления происходит медленно. Поэтому детям с повреждениями верхней челюсти необходимо сделать электроэнцефалограмму для своевременной диагностики сотрясения головного мозга.
Особенность переломов верхней челюсти у детей связана с тем, что прочность верхнечелюстной кости снижена за счет наличия зачатков непрорезавшихся постоянных зубов. Наиболее это выражено у детей дошкольного и младшего школьного возраста, что значительно снижает прочность челюсти. Чаще встречаются в детском возрасте переломы альвеолярного отростка, т.е. на границе тела и альвеолярного отростка верхней челюсти , где находятся зачатки постоянных зубов. Это приводит к их повреждению в той или иной мере, что в дальнейшем может вызвать аномальное расположение отдельных зубов или группы зубов и нарушение прикуса. В связи с этим дети, у которых имелись повреждения верхнечелюстных костей нуждаются в диспансерном наблюдении в период до завершения формирования у них постоянного прикуса. Переломы верхней челюсти заживают в течение 30-45 дней. Первичная костная мозоль обычно не прослеживается, а линия (щель) перелома плохо рентгенологически выявляется уже после 20 дня. Н.А. Рабухина (1974) указывает, что при неустраненном смещении фрагментов, деформация нижнеглазничного края, стенок верхнечелюстной пазухи или грушевидного отверстия может сохраниться на всю жизнь.
Лечение. Временными (транспортными) средствами иммобилизации отломков при переломах верхней челюсти являются: бинтовая подбородочно-теменная повязка, эластичная подбородочная праща (повязка) Померанцевой-Урбанской, стандартная транспортная повязка, эластичные резиновые и сетчатые бинты. Цель временной иммобилизации — прижать нижнюю челюсть к верхней и удержать их в таком положении до проведения постоянного закрепления отломков, т.е. до оказания больному специализированной помощи.
Различают ортопедические, хирургическо-ортопедические и хирургические способы закрепления отломков верхней челюсти.
Ортопедический (консервативный) метод лечения заключается в том, что пострадавшему к зубам на верхней и нижней челюстях фиксируют двухчелюстные стандартные или алюминиевые шины с зацепными петлями (см. раздел «Лечение переломов нижней челюсти») Накладывают межчелюстную резиновую тягу. Для более точного сопоставления отломков верхнечелюстной кости между большими коренными зубами укладывают прокладку из резиновой трубки. При этом методе лечения необходима последующая иммобилизация нижней челюсти с помощью гипсовой подбородочной пращи и шапочки с резиновой тягой. Последнюю можно корректировать в динамике проводимого лечения.
Рис. 16.3.8. Больной с переломом верхней челюсти по Лефор II и двусторонним переломом нижней челюсти. Метод лечения верхней челюсти по Фидершпилю:
а) вид спереди; б) вид сбоку;
в) на зубы нижней челюсти наложена шина с зацепными петлями и межчелюстной резиновой тягой, которая фиксирована к крючкам на верхнечелюстной шине.
Рис. 16.3.9. Метод лечения застарелых переломов верхней челюсти по способу Dingman R.O.
Хирургическо-ортопедический способ лечения предусматривает фиксацию назубной шины к головной опорной повязке или к неповрежденным костям лицевого черепа.
Р. Фальтин (1915) предлагает укреплять верхнюю челюсть при помощи назубной проволочной шины (фиксируют лигатурной проволокой) с внеротовыми стержнями, которые впереди ушных раковин изгибались вверх и пригипсовывались к гипсовой шапочке. А также при переломах верхней челюсти автор рекомендовал привязывать ее к неповрежденной скуловой дуге. Фидершпиль (1934) предлагает на-зубную шину, которая укреплена на верхней челюсти, фиксировать тонкой проволокой из нержавеющей стали, проведенной через толщу мягких тканей щек, к головной гипсовой шапочке (к зацепным петлям) или привязывать стальную шину к зубам с выводом ее из полости рта в виде стержней и загипсовать их в головную шапочку (рис. 16.3.8). При застарелых переломах и тугоподвижных отломках верхней челюсти Dingman R.O. (1939) модифицировал метод Фидершпиля. Стальные проволоки одним концом укреплялись к зацепным петлям на верхнечелюстной шине, а другим — при помощи резиновых колец (надетых на проволочные крючки) к дуге на головной шапочке. Перемещая крючки на дуге и меняя, таким образом, направление резиновой тяги, можно репонировать отломки верхней челюсти при самых различных ее смещениях (рис. 16.3.9).
В 1942 г. Z.H. Adams воскресил описанный нашим соотечественником Р. Фальтиным (1915) метод укрепления отломков верхней челюсти к неповрежденным костям лицевого черепа. Способ фиксации по Фальтину — Адамсу заключается в том, что назубная проволочная шина с двумя зацепными петлями (обращенными вниз) плотно фиксируется к зубам, а лигатурами из металлической проволоки (нержавеющая сталь) поврежденная верхняя челюсть прикрепляется (подвешивается) к неповрежденным костям лицевого скелета. К нижнеглазничному краю верхнечелюстной кости и основанию грушевидного отверстия фиксируется отломок при переломе по первому типу, к скуловой дуге — при первом и втором типе перелома, а к скуловому отростку лобной кости — при переломе по третьему типу (рис. 16.3.10 и 16.3.11).
Фиксация верхней челюсти по В.И. Мелкому (1982). Перед операцией на верхнюю челюсть накладывают внутриротовую назубную проволочную шину. Под инфильтрационной анестезией проводится разрез кожи слева по лобно — скуловому гребню сверху вниз длиной 0,5 см. С помощью иглы Кергера внутриротовым путем делают вкол иглы в слизистую на уровне верхнего левого шестого зуба и проводят ее вместе с проволочной лигатурой по внутренней поверхности скуловой кости до кожной линии разреза (рис. 16.3.12-а). Верхний конец проволочной лигатуры освобождают и извлекают иглу. Затем делают аналогичный линейный разрез кожи длиной 0,5 см с противоположной стороны, т.е. вдоль лобно — скулового гребня справа. Верхний конец проволочной лигатуры укрепляют в проводнике (игле Кергера) и через левый разрез проводят ее строго по лобной кости слева направо (рис. 16.3.12-6). Затем освобождают конец проволочной лигатуры. Далее верхний конец лигатуры вновь укрепляют в игле Кергера, которую проводят через правый разрез в области лобно — скулового гребня вниз через мягкие ткани по внутренней поверхности скуловой кости с выходом в преддверие на уровне верхнего правого шестого зуба (рис. 16.3.12-в). На кожные послеоперационные раны накладывают швы. Проводят репозицию отломков верхней челюсти с контролем по прикусу и свободные концы проволочной лигатуры укрепляют к назубной шине (рис. 16.3.12-г).
В результате операции верхняя челюсть прочно фиксируется к основанию черепа. Прикус восстанавливается. Данная методика автором и нами была апробирована при переломах верхней челюсти по любому типу, а также при сочетании их с переломами лобной кости. Способ позволяет обеспечить прочную фиксацию верхней челюсти к основанию черепа, прижимая ее строго снизу вверх. Метод технически прост и быстро осуществим.
Рис. 16.3.10. Способ фиксации костных отломков по Фальтину — Адамсу при первом типе перелома верхней челюсти по классификации Le Fort (а, б), втором типе (в) и третьем типе (г).
В литературе встречаются и другие хирургическо-ортопедические методы лечения переломом верхней челюсти (К. Анастасов, П.З. Аржанцев и др.), которые в настоящее время не имеют широкого применения.
Хирургический способ лечения повреждений верхней челюсти. R.E. Shands (1956) применил для укрепления оторванной верхней челюсти «трансмаксиллярный стержень», который проводил через обе верхнечелюстные кости в поперечном направлении и через кожу щек с последующим укреплением этого стержня к головной шапочке или дуге, если имеются повреждения кожных покровов черепа.
Рис. 16.3.11. Рентгенограмма лицевых костей больного с переломом верхней челюсти по Лефор — II, леченного способом Фальтина — Адамса.
Рис. 16.3.12. Способ фиксации переломов верхней челюсти по В.И. Мелкому (а, б, в). Объяснение в тексте. Схематическое изображение метода на черепе при переломах верхней челюсти и лобной кости (г).
Рис. 16.3.13. Способ фикса-ции костных отломков верх-ней челюсти по первому (а), второму (б) и третьему (в, г, д) типах по классификации Le Fort.
М.А. Макиенко (1962) предлагает использовать спицы Киршнера, которые вводятся под разными углами через отломанную верхнюю челюсть в неповрежденные кости черепа (скуловая кость или дуга, верхнечелюстной отросток лобной кости). Вводят спицы специальным аппаратом. Скусывают спицы так, чтобы они не выступали за пределы мягких тканей (рис. 16.3.13). Дополнительно автор рекомендует больным одевать пращу Померанцевой-Урбанской или круговую бинтовую повязку.
В 1955 г. М.М. Збаржем была проведена попытка соединения отломанной верхнечелюстной кости по лобно — скуловому шву при помощи кетгута. Результат оказался отрицательным. В 1957 г. этим же автором была повторена попытка, но при помощи стальной проволоки, результат — положительный. В последние годы для этих целей мы используем титановые минипластинки.
В.Г. Центило (1996), при переломе передней стенки верхнечелюстной кости, предлагает трепанировать медиальную стенку верхнечелюстной пазухи через нижний носовой ход и путем последовательного введения антисептического тампона (на 14 дней) до плотного выполнения всех отделов пазухи проводится репозиция и фиксация костного осколка в правильном положении.
Наиболее распространенными хирургическими способами укрепления отломков верхней челюсти являются различные варианты костных швов, связывающих подвижные и неподвижные кости лицевого скелета (остеосинтез проволочным швом) или фиксация отломков титановыми минипластинками.
Источник